ΥΣΤΕΡΕΚΤΟΜΗ


Υστερεκτομή είναι η αφαίρεση της μήτρας (υστέρας). Είναι η δεύτερη σε σειρά πιο συχνή επέμβαση στη γυναίκα μετά την καισαρική. Οι περισσότερες υστερεκτομές γίνονται στις ηλικίες 40 έως 50.
ΟΙ ΣΥΧΝΟΤΕΡΕΣ ΑΙΤΙΕΣ ΥΣΤΕΡΕΚΤΟΜΗΣ:
- Ινομυώματα (η συχνότερη αιτία)
- Ενδομητρίωση – Αδενομύωση
- Πρόπτωση οργάνων πυέλου
- Μηνο-μητρορραγίες ή άτυπη αιμορραγία (όπως σε μετεμμηνοπαυσιακές καταστάσεις)
- Χρόνιο πυελικό άλγος
- Γυναικολογικός καρκίνος
ΤΥΠΟΙ ΥΣΤΕΡΕΚΤΟΜΗΣ:
- Ολική υστερεκτομή όταν όλη η μήτρα και ο τράχηλος αφαιρούνται
- Υφολική υστερεκτομή όταν μόνο το σώμα της μήτρας αφαιρείται χωρίς τον τράχηλο. Πλην εξαιρετικών περιπτώσεων όπου ο κίνδυνος τραυματισμού των παρακείμενων οργάνων είναι ιδιαίτερα υψηλός κατά την αφαίρεση του τραχήλου, η υφολική υστερεκτομή στις μέρες μας έχει θέση μόνο στη μαιευτική και στη λαπαροσκοπική ανάρτηση του κολοβώματος του τραχήλου με τοποθέτηση πλέγματος σε περιπτώσεις προπτώσεων μήτρας. Στην πρώτη περίπτωση καταφεύγουμε όταν υπάρχει επιλόχειος βαριά αιμορραγία που δεν σταματά παρά τα όσα συντηρητικά ή και χειρουργικά μέσα, οπότε και δεν υπάρχει πλέον χρόνος για χρονοβόρες ανατομικές παρασκευές και στη δεύτερη περίπτωση όπου διατηρείται ο τράχηλος ώστε να υπάρχει «ύφασμα» για να ραφεί το πλέγμα, καθώς σε κάθε άλλη περίπτωση αυξάνεται σημαντικά ο κίνδυνος διάβρωσης του κόλπου.
- Ριζική υστερεκτομή όταν αφαιρούνται η μήτρα, ο τράχηλος και το ανώτερο τμήμα του κόλπου (συνήθως σε περιπτώσεις καρκίνου)
ΠΟΙΑ ΑΛΛΑ ΟΡΓΑΝΑ ΠΕΡΑΝ ΤΟΥ ΤΡΑΧΗΛΟΥ ΚΑΙ ΤΟΥ ΣΩΜΑΤΟΣ ΤΗΣ ΜΗΤΡΑΣ ΜΠΟΡΟΥΝ ΝΑ ΑΦΑΙΡΕΘΟΥΝ ΜΕ ΤΗΝ ΥΣΤΕΡΕΚΤΟΜΗ;
Αν χρειαστεί οι ωοθήκες και οι σάλπιγγες μπορούν να αφαιρεθούν οπότε μιλούμε ανάλογα για «ωοθηκεκτομή» ή «σαλπιγγεκτομή» ή «εξαρτηματεκτομή» (αν αφαιρούνται και ωοθήκες και σάλπιγγες). Γυναίκες με κίνδυνο καρκίνου των ωοθηκών ή με καρκίνο του μαστού, ιδιαίτερα αν υπάρχει ανάλογο οικογενειακό ιστορικό μπορεί να προχωρήσουν στην αφαίρεση των ωοθηκών τους ακόμη κι αν είναι αυτά υγιή, προκειμένου να μειώσουν το σχετικό κίνδυνο. Ακόμη και χωρίς να υπάρχει ανάλογος κίνδυνος συχνά όταν μια γυναίκα ιδίως εμμηνοπαυσιακή ή περι-εμμηνοπαυσιακή υπόκειται σε υστερεκτομή για οποιονδήποτε άλλη «καλοήθη» αιτία μπορεί να χρειαστεί να προχωρήσει σε εξαρτηματεκτομή για λόγους πρόληψης τυχόν μελλοντικής ανάπτυξης καρκίνου. Οι περισσότεροι χειρουργοί, στην τελευταία περίπτωση, ιδίως όταν δεν συντρέχουν άλλοι λόγοι ιατρογενούς νοσηρότητας, δηλαδή τραυματισμού παρακείμενων οργάνων θεωρούν έως και ιατρικό λάθος τη διατήρηση των εξαρτημάτων.
ΧΕΙΡΟΥΡΓΙΚΕΣ ΟΔΟΙ
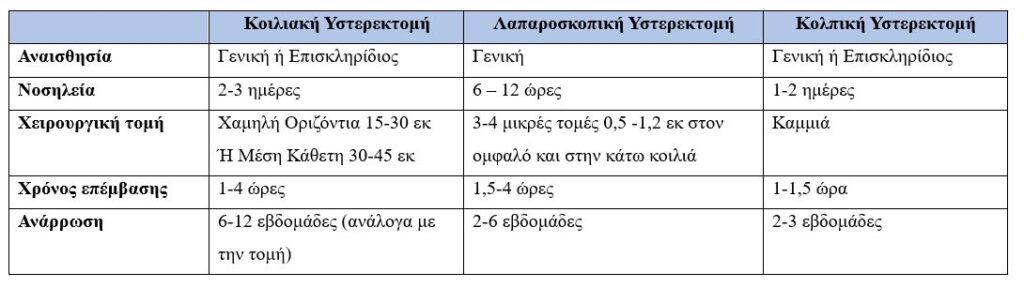
- Με λαπαροτομή, δηλαδή μέσω ανοικτής τομής στην κοιλιά. Αν και έχει μεγαλύτερα ποσοστά περι- και μετεγχειρητικών επιπλοκών από τις άλλες δύο, με τους μεγαλύτερους χρόνους νοσηλείας και ανάρρωσης, είναι η καλύτερη μέθοδος σε περιπτώσεις έντονων και στερεών συμφύσεων, όπως σε ασθενείς που έχουν υποστεί πολλά χειρουργεία κοιλιάς στο παρελθόν ή με ιστορικό κοιλιακών λοιμώξεων ή σε περιπτώσεις πολύ μεγάλων ινομυωμάτων.
- Λαπαροσκοπικά, (ή και ρομποτικά) μέσω μικρών τομών στην κοιλιά και στον κόλπο. Αν και είναι η πιο χρονοβόρα από τις τρείς, έχει τον λιγότερο μετεγχειρητικό πόνο, το χαμηλότερο ποσοστό χειρουργικών λοιμώξεων και απαιτεί τον λιγότερο χρόνο νοσηλείας. Θεωρητικά συνοδεύεται και με μεγαλύτερο ποσοστό τραυματισμού των παρακείμενων οργάνων σε σχέση με τις άλλες δύο οδούς εκλογής.
- Κολπικά, δηλαδή χωρίς καμμιά εξωτερική τομή, μικρή ή μεγάλη, στο δέρμα, παρά με τομή μέσα στον κόλπο. Θεωρείται η οδός πρώτης επιλογής γιατί έχει τις λιγότερες επιπλοκές κι από τις δυο άλλες, με τον βραχύτερο χρόνο ανάρρωσης κι επιστροφής στις αρχικές δραστηριότητες της ασθενούς.
Συχνά η οδός επιλέγεται ανάλογα και με τυχόν συνυπάρχουσα παθολογία. Έτσι, για παράδειγμα, σε γυναίκα με πρόπτωση της κύστης, η ανάγκη διακολπικής αποκατάστασης της κύστης στην σωστή ανατομική της θέση καθιστά ως επιλέξιμη την κολπική οδό για την υστερεκτομή.
Επίσης, άλλα στοιχεία του ιστορικού ή ο σωματότυπος μιας ασθενούς μπορεί να αποκλείσουν κάποια οδό ως επισφαλή, ή και να θέσουν άλλους περιορισμούς, όπως για παράδειγμα η γενική αναισθησία που είναι απαραίτητη στη λαπαροσκόπηση, δεν μπορεί να εφαρμοστεί σε μια ασθενή με χρόνια αναπνευστική νόσο, σε αντίθεση με την επισκληρίδιο αναισθησία που κάλλιστα μπορεί να καλύψει μια κολπική ή και διακοιλιακή υστερεκτομή.
ΤΙ ΘΑ ΠΡΕΠΕΙ ΝΑ ΠΕΡΙΜΕΝΩ

ΕΠΙΠΛΟΚΕΣ ΤΗΣ ΥΣΤΕΡΕΚΤΟΜΗΣ
Αν και είναι μια από τις ασφαλέστερες επεμβάσεις με εξαιρετικά υψηλά ποσοστά επίτευξης του στόχου τους, δεν είναι άμοιρες επιπλοκών, έστω και σπανιότερα σε σχέση με άλλες επεμβάσεις:
- Πρώιμη εμμηνόπαυση – αν αφαιρεθούν και οι ωοθήκες πολύ πριν τη χρονική στιγμή που επέρχεται αυτή φυσιολογικά
- Σημαντική απώλεια αίματος με πιθανή τη μετάγγιση αίματος
- Τραυματισμός παρακείμενων οργάνων – όπως εντέρου, ουρητήρων, αγγείων, ουροδόχου κύστης και νεύρων
- Θρομβώσεις κάτω άκρων και Πνευμονική εμβολή
- Σχηματισμός χηλοειδούς (δύσμορφης ουλής)
- Μετεγχειρητική κήλη
- Μετεγχειρητικός πόνος
- Επιπλοκές από την αναισθησία
- Λοιμώξεις
ΤΙ ΘΑ ΠΡΕΠΕΙ ΝΑ ΠΕΡΙΜΕΝΕΙ ΚΑΙ ΤΙ ΝΑ ΠΡΟΣΕΞΕΙ Η ΑΣΘΕΝΗΣ ΜΕΤΑ ΤΗΝ ΥΣΤΕΡΕΚΤΟΜΗ
Ανάλογα με την οδό που ακολουθήθηκε και το είδος της τομής, κάποιος βαθμός δυσφορίας ή πόνου είναι αναμενόμενος με σταδιακή υποχώρηση με την πάροδο του χρόνου. Μπορεί να υπάρχει κάποιου βαθμού μικροαιμόρροια ή και υγρά από τον κόλπο για μερικές εβδομάδες. Καμμιά φορά παρατηρείται δυσκοιλιότητα ή και κάποια δυσκολία στην κένωση της ουροδόχου κύστης για βραχύ χρόνο. Δεν είναι ασύνηθες για αρκετές γυναίκες να αισθανθούν μια παροδική μελαγχολία ως υποσυνείδητη αντίδραση στην αναίρεση της ικανότητάς τους να κυοφορήσουν πλέον ή και ως τραυματισμός της θηλυκότητάς τους. Αν και άλλες διακατέχονται από την ανακούφιση από τα συμπτώματα που τις οδήγησαν σε αυτή την επέμβαση.
Μετά την επέμβαση, η ξεκούραση, αλλά σε καμμιά περίπτωση η κατάκλιση, είναι βασικός παράγοντας γρήγορης και ομαλής ανάρρωσης. Ιδίως αν έχει προηγηθεί ένα ανοικτό χειρουργείο, γιατί αποτελεί ένα δυνατό shock για τον οργανισμό. Μπορείτε να πηγαίνετε μικρές βόλτες και σιγά-σιγά, καθημερινά, να αυξάνετε την απόσταση. Θα πρέπει η ασθενής να μην σηκώνει βάρη για μεγάλο χρονικό διάστημα, ανάλογα με τη φύση του χειρουργείου και σύμφωνα με τις ιατρικές οδηγίες. Δεν θα πρέπει να μπει τίποτα στον κόλπο για τις επόμενες 6-7 εβδομάδες και αυτό περιλαμβάνει ταμπόν, κολπικές πλύσεις, κολπικές αλοιφές, ερωτική επαφή. Αποφεύγεται η οδήγηση για 4-5 εβδομάδες.
