ΚΑΛΟΗΘΕΙΣ ΓΥΝΑΙΚΟΛΟΓΙΚΕΣ ΠΑΘΗΣΕΙΣ
Ο καταστάσεις αυτές αν και δεν συσχετίζονται με κακοήθεια, εντούτοις μπορούν να επηρεάσουν την υγεία της γυναίκας και την ποιότητα της ζωής της, ιδίως αν υποτιμώνται ή παραμένουν αδιάγνωστες, για πολύ καιρό. Έτσι, μπορεί να επηρεάσουν τη δυνατότητά της για γονιμοποίηση, ή την ικανότητά της να ανταποκριθεί στις καθημερινές απαιτήσεις της οικογενειακής ή της επαγγελματικής της ζωής, την ιδιότητά της ως ερωτικής συντρόφου, ή της δυνατότητάς της να ξεκινήσει μία εγκυμοσύνη ή να αντιμετωπίσει τυχόν επιπλοκές που μπορεί να εμφανιστούν κατά τη διάρκεια αυτής. Αν και πρόκειται για προβλήματα που επηρεάζουν όλες τις γυναίκες σε όλο τον κόσμο και όλες τις εποχές, εντούτοις, ανάλογα με το κοινωνικοοικονομικό και το πολιτισμικό περιβάλλον η επίδρασή τους διαφέρει.
Με τον όρο αυτόν υποδηλώνεται η μη συσχέτιση αυτών των παθήσεων με κακοήθεια κι όχι η σοβαρότητα με την οποία μπορούν να πλήξουν την κατάσταση της υγείας μιας γυναίκας.


Ανάλογα με τη κλινικά σημεία και με τα οποία προβάλουν θα μπορούσαν να διακριθούν, σύμφωνα με το προεξάρχον σύμπτωμα:
Αιμορραγία (ως μηνορραγία, μητρορραγία, με συνοδό αναιμία) | Υπερπλασία ενδομητρίου. Ινομυώματα Ενδομητρικοί πολύποδες Αδενομύωση – Ενδομητρίωση |
Αιμορραγία κατά την επαφή | Τραχηλίτιδες Ενδοτραχηλικοί πολύποδες Δυσπλασία τραχήλου |
Πυελικό άλγος | Πυελική φλεγμονή – σεξουαλικώς μεταδιδόμενα νοσήματα Ινομυώματα Εξωμήτριος κύηση Ενδομητρίωση Καλοήθεις όγκοι της ωοθήκης |
Κοιλιακό άλγος μη συσχετιζόμενο με γυναικολογικά αίτια | Ευερέθιστο έντερο (IBS) Διάμεση κυστίτιδα Εκκολπωμάτωση |
Αίσθημα βάρους, «τραβήγματος», «μπουκώματος» στον κόλπο | Πρόπτωση κόλπου και μήτρας Κύστεις κόλπου Κύστεις – εμπύημα Βαρθολινείου αδένα |
Αίσθημα καύσους ή κνησμός | Άτυπη Κολπίτιδα Μυκητιασική Κολπίτις Σεξουαλικώς μεταδιδόμενα νοσήματα Δυστροφία αιδοίου |
Ψηλαφητή αλλοίωση αιδοίου | Οξυτενή κονδυλώματα πρωκτογεννητικής περιοχής |
Άλλες κυκλικού τύπου διαταραχές | Προεμμηνορυσιακό σύνδρομο ή Προεμμηνορυσιακή δυσφορική διαταραχή Περιεμμηνορυσιακές Ημικρανίες Οξυτενή κονδυλώματα |
Σημ: πολλά από τα ανωτέρω αναπτύσσονται σε ξεχωριστές σελίδες.
Υπερπλασία ενδομητρίου: όταν η στοιβάδα των κυττάρων που επενδύει την κοιλότητα της μήτρας, υπό την επίδραση αυξημένων ποσοτήτων οιστρογόνων χωρίς τον παράλληλο ανταγωνισμό της προγεστερόνης, αρχίζει να υπερπλάθεται και να παχαίνει. Η κατάσταση αυτή δεν είναι κακοήθης αλλά σε συγκεκριμένες περιπτώσεις μπορεί να οδηγήσει σε καρκίνο. Συνήθως συμβαίνει στην εμμηνόπαυση όπου δεν παράγεται πλέον προγεστερόνη, όταν η γυναίκα λαμβάνει θεραπεία υποκατάστασης με οιστρογόνα χωρίς την παράλληλη λήψη προγεστερόνης, όταν υπάρχει ιστορικό λήψης φαρμάκων λόγω άλλων καρκίνων, όπως ταμοξιφαίνη σε καρκίνους του μαστού ή όταν είναι παχύσαρκη. Μπορεί όμως να συμβεί και σε μικρότερες ηλικίες (π.χ. 35 ετών) όταν υπάρχουν μεγάλες περίοδοι αμηνόρροιας όπως σε σύνδρομο πολυκυστικών ωοθηκών. Το οικογενειακό ιστορικό καρκίνου των ωοθηκών, του εντέρου και της μήτρας, το κάπνισμα, η ατοκία, η πρώιμη εμμηναρχή σε μικρή ηλικία ή η εμμηνόπαυση σε μεγάλη ηλικία, η υπέρταση, η θυρεοειδοπάθεια, ο σακχαρώδης διαβήτης θεωρούνται παράμετροι που προδιαθέτουν σε υπερπλασία του ενδομητρίου. Έτσι, αν η περίοδος έχει γίνει αδικαιολόγητα βαριά, διαρκεί περισσότερο από το σύνηθες ή οι κύκλοι έχουν γίνει κοντύτεροι των 21 ημερών και δεν ανταποκρίνονται σε συντηρητική αγωγή, όπως και κάθε περίπτωση αιμορραγίας μετά την εμμηνόπαυση, πρέπει να εκτιμηθούν από τον ιατρό με υπερηχογράφημα πυέλου ακόμη και με υστεροσκόπηση ή βιοψία, αν υπάρχει υποψία για υπερπλασία ενδομητρίου. Σε αυτές τις περιπτώσεις, ανάλογα με τον τύπο της υπερπλασίας, την ηλικία, την οικογενειακή κατάσταση και την επιθυμία της γυναίκας ,η θεραπευτική αντιμετώπιση μπορεί να εκτείνεται από τη λήψη προγεστερόνης συστηματικά ή μέσω ειδικού ενδομητρικού σπιράλ που απελευθερώνει προγεστερόνη έως και την υστερεκτομή.
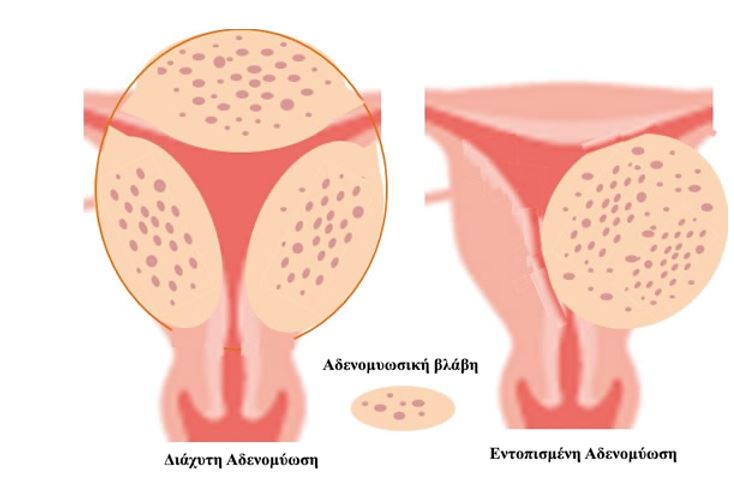
Αδενομύωση: κατ’ ανάλογο τρόπο με την ενδομητρίωση, κύτταρα του ενδομητρίου, ενώ θα έπρεπε να παραμένουν στη θέση τους, δηλαδή στην εσωτερική επιφάνεια της κοιλότητας της μήτρας, μεταναστεύουν ή μετεμφυτεύονται εντός του μυϊκού ιστού του τοιχώματος της μήτρας, συνεχίζοντας την καταμήνια λειτουργία τους μεγαλώνοντας, αποπίπτοντας και αιμορραγώντας, όπως θα έκαναν σε κάθε περίοδο, αν εξακολουθούσαν να βρίσκονται στη φυσιολογική τους θέση. Αυτό, όμως συνεπάγεται μία διογκωμένη, επώδυνη στην σεξουαλική επαφή, σκληρή σε σύσταση μήτρα, με βαριά αιμορραγία και κράμπες στην περίοδο.
Οι περισσότερες περιπτώσεις αφορούν γυναίκες μεταξύ 40 και 50 ετών, συνηθέστερα όταν υπάρχει ιστορικό καισαρικής τομής, εκπυρήνισης ινομυώματος ή απόξεσης, όπως και πολύτοκες. Εκτός της γυναικολογικής εξέτασης, το υπερηχογράφημα πυέλου και η μαγνητική τομογραφία βοηθούν στη διάγνωση αλλά η επιβεβαίωση γίνεται με την παθολογοανατομική εξέταση μετά από υστερεκτομή. Συνήθως υποχωρεί μετά την εμμηνόπαυση, οπότε και η θεραπεία θα μπορούσε να εξαρτηθεί από την χρονική απόσταση που χωρίζει την ασθενή από εκείνη τη στιγμή.
Οι θεραπευτικές δυνατότητες εκτείνονται:
- από τη χορήγηση ανακουφιστικής αγωγής κατά του πόνου, όπως αντιφλεγμονώδη αναλγητικά φάρμακα που μπορούν να μειώσουν τον πόνο της περιόδου, μειώνοντας παράλληλα και την ποσότητα του αίματος που χάνεται,
- στη χρήση ορμονικών σκευασμάτων είτε τοπικά με την τοποθέτηση ειδικού εμποτισμένου με προγεστερόνη σπιράλ, είτε με την χρήση επιθεμάτων στο δέρμα, ή με ειδικά εμποτισμένα δακτυλίδια στον κόλπο που σκοπό έχουν να μειώσουν την περίοδο
- έως, βέβαια, την υστερεκτομή, αν όλα τα παραπάνω μέτρα αποτύχουν.

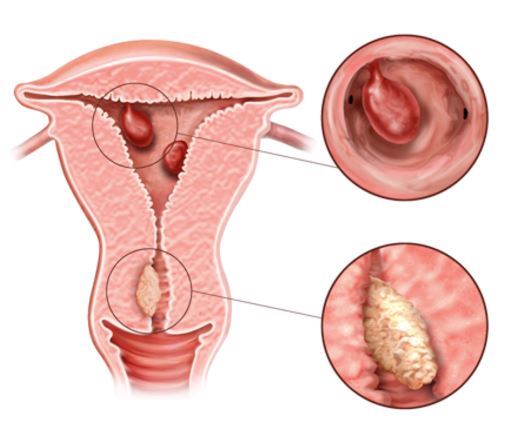
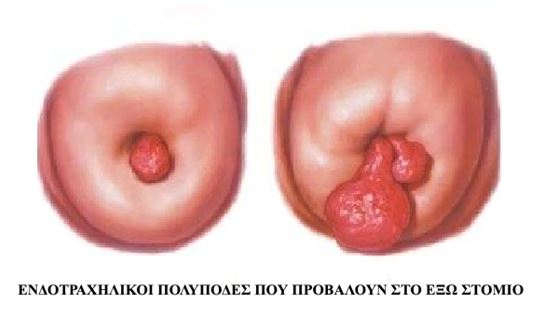
Ενδοτραχηλικοί και ενδομητρικοί πολύποδες: Οι πολύποδες είναι τοπική υπερπλασία τμήματος του ενδομητρίου δίκην ρόγας σταφυλιού, εκφύονται με ευρεία βάση ή μπορεί να είναι μισχωτά, σπανίως ξεπερνούν τη διάμετρο των 2 εκατοστών αν και αναφέρονται και πολύ μεγαλύτεροι, και προβάλουν στην κοιλότητα της μήτρας. Μερικοί μπορεί να αναπτυχθούν στον αυχένα της μήτρας, στο ισθμικό τμήμα που μεταπίπτει το σώμα της μήτρας στον τράχηλο. Αυτοί οι τελευταίοι ονομάζονται ενδοτραχηλικοί γιατί συνήθως προσπίπτουν από το εξωτερικό στόμιο του τραχήλου. Στην συντριπτική τους πλειοψηφία είναι καλοήθεις αλλά σε κάποιες γυναίκες, ιδίως της μετεμμηνοπαυσιακές μπορεί σπανιότερα να είναι και κακοήθεις. Μπορεί να μην έχουν κανένα σύμπτωμα και να είναι ένα τυχαίο εύρημα κατά την τακτική γυναικολογική εξέταση. Μπορεί όμως να αιμορραγήσουν κάνοντας πιο βαριά την περίοδο, ή και εκτός αυτής σε άλλοτε άλλο βαθμό, από σταγονοειδή αιμόρροια έως και μητρορραγία, προσποιούμενοι μια ορμονική διαταραχή του κύκλου, ή μπορεί να αιμορραγήσουν μετά την επαφή. Δεν είναι ξεκάθαρο αν οι ενδομητρικοί πολύποδες εμπλέκονται με οποιονδήποτε τρόπο σε υπογονιμότητα, είτε με τη μορφή της δυσκολίας της σύλληψης, είτε με τη μορφή της αποβολής. Η διάγνωση τίθεται είτε με το υπερηχογράφημα της πυέλου, συχνά με την προσθήκη της βοήθειας της τρισδιάστατης λήψης, είτε με την υπερηχο-υστερογραφία, είτε με την υστεροσκόπηση κατά την οποία μπορεί να γίνει και αφαίρεση του πολύποδα. Η υστεροσκόπηση αποτελεί άλλωστε και τη μέθοδο εκλογής στην αντιμετώπιση των πολυπόδων.


Κολποτραχηλικές λοιμώξεις: είναι γνωστό από την κάθε γυναίκα πως είναι φυσιολογικό να έχει κολπικές εκκρίσεις, όσο βρίσκεται στα αναπαραγωγικά της χρόνια που είναι συνήθως άοσμες και άχρωμες, αλλάζουν υφή και γίνονται πιο κολλώδεις στην γύρω από την ωορρηξία περίοδο και φυσικά γύρω από την περίοδο. Όταν όμως επιπολάζει μικρόβιο στον κόλπο σε είδος και πληθυσμούς που δεν αποτελούν κομμάτι της φυσιολογικής χλωρίδας, τότε οι εκκρίσεις αλλάζουν χρώμα, υφή, οσμή και προκαλούν δυσφορία. Έτσι, η άτυπη βακτηριακή κολπίτις προκαλεί εκκρίσεις με χαρακτηριστική βαριά οσμή ως από ψάρι, η μυκητίαση γαλακτόχροη έκκριση σαν από «κομμένο» γαλακτοκομικό με συνοδό κνησμό και η εντερική βακτηριακή λοίμωξη προκαλεί έκκριση με έντονη οσμή, πυελικό βάρος και δυσφορία. Αν και δεν πρόκειται για σοβαρές λοιμώξεις, ταλαιπωρούν τη γυναίκα και κάποιες από αυτές αν παραμείνουν αθεράπευτες επί μακρόν μπορεί να μεταπέσουν σε σοβαρή λοίμωξη της πυέλου που θα χρειαστεί νοσηλεία και έντονη θεραπευτική προσπάθεια για να αντιμετωπιστεί. Στην περίπτωση μάλιστα που πρόκειται για σεξουαλικώς μεταδιδόμενα νοσήματα, όπως χλαμυδιακή λοίμωξη, θα μεταπέσουν σε χρόνια μορφή με καταστροφή των σαλπίγγων, δημιουργία συμφύσεων, ενδοκοιλιακών αποστημάτων και ενδοπεριτοναϊκών επιπλοκών που απαιτούν χειρουργική αντιμετώπιση και τελικά οδηγούν σε υπογονιμότητα.
Δυστροφία αιδοίου: όταν ο έντονος κνησμός του αιδοίου και του κόλπου δεν μπορεί να αποδοθεί σε μυκητίαση και δεν ανταποκρίνεται σε πολλαπλές προσπάθειες αντιμετώπισης με αντικνησμώδη τοπική αγωγή μπορεί να έχει δυστροφία αιδοίου. Το δέρμα διηθείται από φλεγμονώδη κύτταρα χωρία σαφή αιτία γιατί αυτό συμβαίνει. Μπορεί να είναι χρόνια κατάσταση αλλά επιδέχεται βελτίωσης. Διακρίνεται συνήθως σε:
- την υποπλαστική δυστροφία: όπου απαντάται συνήθως στα δύο ηλικιακά άκρα, στα παιδιά και στις υπερήλικες, όπου το δέρμα είναι λεπτότατο, εύθραυστο, τα χείλη του αιδοίου γίνονται ατροφικά και το δέρμα του περιναίου γίνεται πολύ ωχρό («λευκοπλακία»). Συνήθως αντιμετωπίζεται με οιστρογόνα κι αν δεν αποδώσει αυτό με τεστοστερόνη.
- Την υπερπλαστική δυστροφία: που δύσκολα μπορεί να διαγνωστεί από την προηγούμενη κατάσταση, αλλά το δέρμα γίνεται ιστολογικά παχύτερο και μπορεί να εμφανίσει ατυπία που μπορεί να εξελιχθεί σε καρκίνο του αιδοίου. Η αρχική αντιμετώπιση είναι με στεροειδή.
Αν η ασθενής ταλαιπωρείται με έντονο χρόνιο κνησμό που δεν ανταποκρίνεται στις προαναφερθείσες θεραπείες, θα πρέπει να παρθεί βιοψία της περιοχής προκειμένου να αποσαφηνιστεί η διάγνωση που θα κατευθύνει τη θεραπεία, γιατί μπορεί να κρύβει την αρχή μιας κακοήθειας.
Προεμμηνορρυσιακό σύνδρομο (PMS) και Προεμμηνορρυσιακή δυσφορική διαταραχή (PMDD): πρόκειται για ένα ευρύ φάσμα κλινικών σημείων και συμπτωμάτων που περιλαμβάνουν μεταβολές της διάθεσης, ευαισθησία στους μαστούς, μετεωρισμό, διάρροια ή δυσκοιλιότητα, κόπωση, ευερεθιστικότητα, βουλιμική διάθεση, διαταραχές του ύπνου, αγχώδεις διαταραχές, αδυναμία συγκέντρωσης και μελαγχολία έως αίσθημα απελπισίας. To PMDD θεωρείται η σοβαρότερη μορφή του PMS που χαρακτηρίζεται από ακραίες μεταβολές του θυμικού (διάθεσης) από την οργή έως τη βαθιά κατάθλιψη σε σημείο που διαλύεται η καθημερινότητα της ασθενούς και καταστρέφονται οι διαπροσωπικές σχέσεις. Συνήθως οι διαταραχές και στις δύο μορφές του συνδρόμου ξεκινούν 10 ημέρες πριν την περίοδο και υποχωρούν μέσα στις πρώτες 4 ημέρες της περιόδου. Η κοινωνική απόσυρση, οι διαταραχές της libido, η αδυναμία συγκέντρωσης και η σύγχυση καταστρέφουν σταδιακά τη ζωή της σε όλες τις εκφάνσεις της.
Τα αίτια του συνδρόμου είναι άγνωστα αλλά υπάρχουν παράγοντες που συμβάλλουν στη γένεση των συμπτωμάτων:
- Κυκλικές ορμονικές μεταβολές: τα συμπτώματα μεταβάλλονται ανάλογα της φάσης του κύκλου και εξαφανίζονται στην εγκυμοσύνη και την εμμηνόπαυση
- Χημικές μεταβολές στον εγκέφαλο: οι μεταβολές της σεροτονίνης, ενός νευρομεταβιβαστή παίζει σημαντικό ρόλο στις μεταβολές του θυμικού, του ύπνου, των διαταραχών της όρεξης και του αισθήματος κόπωσης
- Κατάθλιψη: πολλές από τις γυναίκες που ταλαιπωρούνται από PMS και PMDD έχουν αδιάγνωστη καταθλιπτική συνδρομή αν και αυτή από μόνη της δεν μπορεί να δικαιολογήσει όλα τα συμπτώματα.
Η θεραπευτική αντιμετώπιση κατευθύνεται στην πρόληψη και διαχείριση των συμπτωμάτων και περιλαμβάνουν αντικαταθλιπτικά, λήψη αντισυλληπτικών δισκίων χωρίς διάλειμμα μεταξύ των καρτελών, συμπληρώματα διατροφής και προσαρμογή της διατροφής και του τρόπου ζωής. Συχνά η εξειδικευμένη βοήθεια ενός κλινικού ψυχολόγου ή ενός ψυχιάτρου στη διαχείριση των μεταβολών της διάθεσης συστήνεται ως συμπληρωματική της όποιας φαρμακευτικής αγωγής σε σοβαρότερες μορφές του συνδρόμου.
Οξυτενή κονδυλώματα: πρόκειται για εκβλαστήσεις περιοχής του δέρματος της περιγεννητικής περιοχής και του κόλπου που οφείλεται στον ιό HPV που μεταφέρεται κατά τη σεξουαλική επαφή χωρίς προφύλαξη. Μπορεί να είναι μικρά, στο χρώμα του δέρματος, ή να έχουν την εμφάνιση ενός μικρού κουνουπιδιού (εξ ου και η ονομασία «ανθοκραμβοειδείς εκβλαστήσεις»), να προκαλούν ελαφρά φαγούρα κι ενόχληση ή σπανιότερα να ματώνουν στην επαφή. Συνήθως είναι μονήρη αν και έχουν την τάση να συρρέουν. Εντούτοις, σπάνια, μπορεί να πολλαπλασιάζονται δραματικά και να διογκώνονται, αν κάποιος έχει σημαντικό ανοσοποιητικό έλλειμμα. Οι ορότυποι του HPV που ενοχοποιούνται για τα κονδυλώματα και ξεπερνούν τους 40, δεν εμπλέκονται συνήθως με κακοήθη εξαλλαγή, αλλά η επιμονή τους, η μεγέθυνσή τους με την πάροδο του χρόνου, η θέση έκφυσής τους μπορεί να δημιουργήσουν σε ακραίες περιπτώσεις προβλήματα στην ούρηση, στην επαφή, στον τοκετό. Η πρόληψή τους, πέραν της αυτονόητης χρήσης προφυλακτικού κατά την ερωτική συνεύρεση, έγκειται και στον έγκαιρο, από την εφηβική ηλικία ήδη, εμβολιασμό με τα νεότερα σκευάσματα που καλύπτουν μεγαλύτερο φάσμα ορότυπων. Πρόσφατα το FDA των ΗΠΑ ενέκρινε τη χρήση του για άντρες και γυναίκες για τις ηλικιακές ομάδες 9-45 ετών. Ιδανικά, θα πρέπει να ολοκληρωθεί σε αγόρια και κορίτσια πριν αρχίσουν να έχουν ερωτικές επαφές. Βέβαια, ο εμβολιασμός δεν αίρει την ανάγκη χρήσης προφυλακτικού, γιατί τα εμβόλια δεν καλύπτουν περισσότερους των 9 ορότυπων από όλο το φάσμα των 100 που αναφέρονται μέχρι στιγμής. Ως παράγοντες κινδύνου για μόλυνση θεωρούνται:
- Ιστορικό σεξουαλικών επαφών με πολλούς συντρόφους χωρίς προφυλακτικό
- Ύπαρξη και άλλης σεξουαλικώς μεταδιδόμενης νόσου
- Επαφή χωρίς προφύλαξη με σύντροφο με άγνωστο ερωτικό ιστορικό
- Έναρξη σεξουαλικής ζωής σε μικρή ηλικία
- Μειωμένη ανοσία λόγω HIV ή λόγω λήψης ανοσοκατασταλτικών φαρμάκων, όπως π.χ. μετά από μεταμόσχευση.
Περιεμμηνορρυσιακές ημικρανίες: πολλοί ταλαιπωρούνται από ημικρανίες με τις γυναίκες να αποτελούν τις 3 στους 4, ιδιαίτερα στις ηλικίες 20-45. Οι ακριβής αιτίες είναι άγνωστες, αλλά οι περισσότεροι ερευνητές συμπίπτουν στο ότι τα επίπεδα κάποιων ουσιών στον εγκέφαλο όταν αυξηθούν σημαντικά ασκούν μία φλεγμονώδη δράση στα αγγεία του εγκεφάλου που εξοιδαίνονται και πιέζουν τα παρακείμενα νεύρα. Μπορεί να εμπλέκονται και γονιδιακοί παράγοντες που δικαιολογούν και την κληρονομικότητα στο πρόβλημα. Όσοι ταλαιπωρούνται αντιδρούν σε ερεθίσματα που εκλύουν ημικρανίες και δεν επηρεάζουν άλλους όπως έλλειψη ύπνου, μη τακτικά γεύματα, φωταψίες, μεταβολές του καιρού, χρήση αλκοόλ, καφεΐνης και τσιγάρου και χημικές ουσίες που περιέχονται σε φαγητά (π.χ. νιτρώδη, γλουταμικό, τυραμίνη, ασπαρτάμη). Εκλύονται όμως κι από τον τρόπο ζωής, όπως και το στρες που συνοδεύει πολλές καταστάσεις της καθημερινότητας. Περισσότερες από τις μισές περιπτώσεις ημικρανίας στις γυναίκες εκδηλώνονται ακριβώς πριν, ή κατά τη διάρκεια, ή αμέσως μετά την περίοδο, για αυτό και ονομάζεται περιεμμηνορρυσιακή ημικρανία. Αλλά είναι ένα μικρό μόνο ποσοστό των γυναικών αυτών που έχουν ημικρανίες μόνο κατά την περίοδό τους, ενώ οι περισσότερες έχουν ημικρανίες κα σε άλλες ημέρες του μήνα. Ο ακριβής μηχανισμός δεν είναι κατανοητός. Φαίνεται πως τα επίπεδα των γεννητικών ορμονών που ανεβοκατεβαίνουν με απότομες αιχμές πριν αλλά και αμέσως μετά την έναρξη της περιόδου, επιφέρει μεταβολές σε ουσίες του εγκεφάλου που επηρεάζουν την αισθητικότητα και τον πόνο. Ημικρανίες αυτού του τύπου υφίενται στην εμμηνόπαυση, αν και σε κάποιες περιπτώσεις, άγνωστο πώς, συμβαίνει το αντίθετο. Σε κάποιες γυναίκες η λήψη αντισυλληπτικών σκευασμάτων βελτιώνει την κατάσταση, μειώνοντας την ένταση και των αριθμό των κρίσεων. Σε κάποιες άλλες χειροτερεύουν σημαντικά, χωρίς να γνωρίζουμε γιατί υπάρχουν αυτές οι παράδοξες διαφορές. Στην τελευταία περίπτωση, ίσως αυτό να οφείλεται στο ότι τα τελευταία 7 χάπια που δεν έχουν ορμόνη, οπότε και η απότομη πτώση των οιστρογόνων να εκλύει την κρίση της ημικρανίας. Η αντιμετώπισή τους είναι κυρίως φαρμακευτική με συνήθη αντιφλεγμονώδη σκευάσματα όπως ιβουπροφένη και ασπιρίνη. Συχνά, όμως, αυτά δεν αρκούν, οπότε άλλες κατηγορίες ισχυρότερων φαρμάκων μπορούν να σώσουν την κατάσταση, αν η λήψη τους γίνει στην αρχή της διαταραχής, όταν ακόμα είναι μία ήπια ενόχληση. Κάποιες ασθενείς μπορούν να επωφεληθούν από την προληπτική δράση αντιεπιληπτικών, ή αντικαταθλιπτικών φαρμάκων ή άλλων αντιυπερτασικών. Βοήθεια μπορεί να προσφέρει και η μεταβολή κάποιων συνηθειών ζωής και διατροφής, όπως και η φυσική άσκηση. Κάποιες άλλες γυναίκες βλέπουν βελτίωση και με τη χρήση εναλλακτικών μεθόδων, όπως με βελονισμό, ή βιοανάδραση, ή με εκμάθηση μεθόδων μείωσης του στρες. Πολλές ασθενείς, συν τω χρόνω, καταφεύγουν όλο και πιο συχνά στη λήψη φαρμάκων, με αποτέλεσμα τη μετάπτωση σε ανάστροφη ημικρανία («rebound migraine»). Αυτό συμβαίνει όταν χρησιμοποιούν φάρμακα 2-3 φορές την εβδομάδα ή περισσότερο από 10 ημέρες τον μήνα. Μόλις περάσει η δράση της κάθε δόσης, ο πόνος επιστρέφει αναγκάζοντας την ασθενή να αυξήσει τη συχνότητα και τη δόση μέχρις ότου ο οργανισμός να μην ανταποκρίνεται πια σε οποιοδήποτε αναλγητικό φάρμακο, για όποιον λόγο κι αν χρειαστεί να πάρει η ασθενής, ακόμη και για την καταπολέμηση του πόνου άλλης από την ημικρανία αιτίας. Συνήθως αυτού του είδους οι καταμήνιες ημικρανίες υποχωρούν στην κύηση, σε συχνότητα και ένταση, όσο προχωρά η εγκυμοσύνη, μέχρι να σταματήσουν εντελώς στο τελευταίο τρίμηνο. Όποτε χρειαστεί όμως να γίνει χρήση φαρμάκου στην κύηση και το θηλασμό, θα πρέπει να προηγηθεί συνεννόηση με τον ιατρό γιατί κάποια από αυτά τα φάρμακα περνούν στον πλακούντα, όπως και εκκρίνονται στο γάλα και μπορεί να βλάψουν το έμβρυο ή το νεογνό.
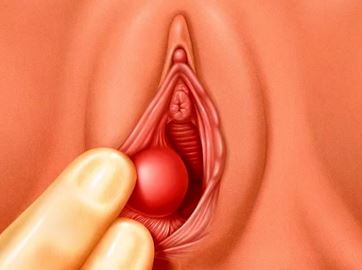
Βαρθολίνειος αδένας – απόστημα: ο βαρθολίνειος αδένας είναι ένας αδένας που βρίσκεται στο πλάι του κατώτερου μέρους του αιδοίου και αποστολή του έχει την έκκριση υγρού για την «λίπανση» του κόλπου. Καμμιά φορά, ο πόρος του αδένα αποφράζεται και το υγρό του παράγει εγκλωβίζεται με αποτέλεσμα διογκώνεται ως μια μικρή ανώδυνη κύστη, αρχικά. Αν όμως το υγρό επιμολυνθεί απαιτείται συντηρητική αντιμετώπιση με αντιβιοτικά στο σπίτι κι αν δεν ανταποκριθεί σε αυτά τότε η κύστη μετατρέπεται σε απόστημα που χρήζει χειρουργικής διάνοιξης και παροχέτευσης. Όταν διογκώνεται και πολύ περισσότερο διαπυούται, τότε τα συμπτώματα είναι θορυβώδη με έντονο, σφύζοντα πόνο στην περιοχή, με διαξιφιστικές εξάρσεις στο περπάτημα και στο κάθισμα, που αποτρέπει τη σεξουαλική επαφή και μπορεί να συνοδεύεται από πυρετό.
Συνήθως η φλεγμονή εμφανίζεται μονόπλευρα και έχει την τάση να υποτροπιάζει.
Με το που γίνει αντιληπτή χρειάζεται άμεσα ενημέρωση του γιατρού για την ταχεία έναρξη αντιβίωσης και παραμονή για 30-50 λεπτά στην μπανιέρα σε ζεστό νερό που καλύπτει την περιοχή του αιδοίου και στο οποίο έχει διαλυθεί ικανοποιητική ποσότητα άλατος, ώστε να γίνει έντονα αλμυρό. Η ωσμωτική δράση του αλατόνερου θα βοηθήσει περισσότερο την υποχώρηση του οιδήματος και ίσως τη διάνοιξη του πόρου, ή την αυτόματη παροχέτευση του αποστήματος. Η επιμόλυνση του εγκυστωμένου υγρού οφείλεται σε μικρόβια της χλωρίδας του κόλπου και του εντέρου, συμπεριλαμβανομένου του συνηθέστερου E. coli, αλλά και σε μικρόβια που μεταδίδονται σεξουαλικώς όπως τα χλαμύδια και η γονόρροια. Δεν υπάρχει τρόπος πρόληψης, πέραν της επιμελούς υγιεινής και της χρήσης προφυλακτικού.